Aqui va el Archivo Completo del Modulo Cinco.....
Saludos
Prof Isabel Dutkiewicz
MODULO
CINCO
A.-REPRODUCCION
HUMANA
C.-SISTEMA NERVIOSO PERIFERICO(SNP)
D.-FARMACOLOGIA DEL SISTEMA NERVIOSO
Prof
Isabela Dutkiewicz Año 2015
PROGRAMA
MODULO CINCO
A.-REPRODUCCION
HUMANA
1.-SISTEMA
O APARATO REPRODUCTOR FEMENINO
Organos
internos
Organos
externos
Ciclo
menstrual femenino
Maduración
del óvulo y secreción de estrógeno
Ovulación
y secreción de progesterona
La menstruación.
Características
sexuales secundarias de la mujer.
Transformación
de la estructura del esqueleto.
Desarrollo
de las glándulas mamarias.
Cambios
en la piel y en la distribución del vello.
2.-ANTICONCEPCION
HORMONAL
Mecanismo
de acción.
Tipos.
Efectos
indeseables.
Neoplasias
y anticonceptivos.
Indicaciones.
Contraindicaciones
y precauciones.
Seguimiento.
Problemas
durante la anticoncepción. Conductas.
Conclusión
B.-
SISTEMA NERVIOSO CENTRAL
1.-Partes
principales
Encéfalo
Cerebro
Hipófisis
Hipotálamo
Bulbo
raquídeo
La
médula espinal
C.-SISTEMA
NERVIOSO PERIFÉRICO (SNP)
1.-Sistema
nervioso somático
Nervios
craneales
Nervios raquídeos (medulares o espinales)
2.-El sistema nervioso autónomo o vegetativo
Sistema
nervioso simpático
Sistema
nervioso parasimpático.
Ganglios
autónomos
Vías
sensoriales y motoras
D.-FARMACOLOGIA
DEL SISTEMA NERVIOSO
1.-DEPRESORES
DEL SNC
Relacion con “anestesia general” ideal y la triada de Grey;
Relacion con “anestesia general” ideal y la triada de Grey;
2.-ANALGESICOS
CONOCIMIENTO
BASICO DE ANALGÉSICOS OPIÁCEOS(De uso Hospitalario)
Efecto:
Analgésico + Hipnótico (= Narcótico).
Mecanismo
de acción
Vías
de administración o farmacocinética
Efectos
secundarios
Antagonistas
de los opiáceos: naloxona.
3.-ANALGÉSICOS
ANTITÉRMICOS Y AINE’s( de Uso General)
Aplicacion
a.-
3 tipos de dolores:
b.-Según
la duración del dolor:
c.-Según
la intensidad del dolor
Mecanismo
de acción
Principales
AINE
Salicicatos
y Sus efectos
secundarios
Paracetamol
Derivados
fenil- propiónicos :Ibuprofen y ketoprofen
Piroxicam
y tenoxicam
4.-ANSIOLÍTICOS
Y SEDANTES
Clasificacion
Por
su efecto sedante:
Por
provocar bloqueo vegetativo.
Principales
TIPOS
BENZODIAZEPINAS
Acciones
farmacológicas
Farmacocinética
Interaciones
y efectos secundarios:
Indicaciones
5.-FÁRMACOS
HIPNÓTICOS
Propiedades
farmacocinéticas de los hinóticos
Interacciones
de los hipnóticos.
Hipnóticos
en los ancianos
6.-ANTIEPILÉPTICOS
Y ANTICONVULSIVOS.
Clasificación
según Sindromes Epilepticos
Fármacos
mas utilizados
7.-FÁRMACOS
ANTIDEPRESIVOS
8.-FARMACODEPENDENCIA
Tolerancia
Dependencia
Síndrome
de abstinencia
Morbilidad
Peligrosidad
social.
ALCOHOL
ETÍLICO
Farmacocinética
Interacciones
Tratamiento
CANNABINOLES
PSICOESTIMULANTES
ALUCINÓGENO
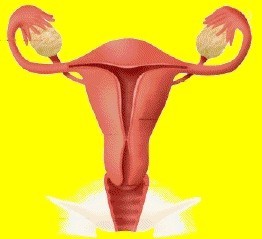
1.-SISTEMA O APARATO REPRODUCTOR FEMENINO |
 |
|
Aparato Genital femenino
|
La
información genética que trasmite la madre a su hijo está
contenida en el gameto
femenino u óvulo.
La producción de esta célula reproductiva pone en funcionamiento
una serie de órganos sexuales que conforman el sistema
reproductor femenino.
Los
órganos sexuales se clasifican en internos y externos:
Los
órganos internos están constituidos por:
Ovarios
Son
dos órganos del tamaño de una almendra que se ubican en la cavidad
abdominal de la mujer. Su función es producir un óvulo cada 28 días
aproximadamente. Están situados dentro del cuerpo, en la
región de la pelvis, uno a cada lado del útero.
Los
ovarios producen y liberan unas hormonas denominadas estrógenos y
progesterona.
Los
estrógenos, producidos desde la pubertad, determinan cambios tales
como: hombros angostos, voz aguda, caderas anchas, etc. Estos cambios
son las características sexuales secundarias de la mujer.
La progesterona,
hormona que tiene como función aumentar la cantidad de vasos
sanguíneos del endometrio uterino. Cuando se libera el óvulo, una
vez que ha sido fecundado, las paredes del útero están capacitadas
para recibirlo y alojarlo durante su proceso de posterior desarrollo.
Trompas
de Falopio
Forman
un arco cerca del ovario son pequeños tubos que entran en el
útero (uno derecho y otro izquierdo). Son dos conductos que se
originan cerca de cada ovario y que se extienden hasta el útero. La
función de las trompas, también llamadas oviductos, es conducir el
óvulo desde el ovario hasta el útero. La fecundación ocurre en las
trompas de Falopio.
Útero
Es un
órgano musculoso y hueco del tamaño y forma de una pera invertida,
y está ubicado en la parte inferior del vientre.
Lo
conforman tres capas: una interna o endometrio, que cada mes se
enriquece con una cantidad extra de vasos sanguíneos necesarios para
la nutrición del nuevo ser; otra intermedia formada por músculos
lisos; y la capa externa constituida por tejido elástico. El útero
o matriz, es una cavidad que tiene cinco centímetros de longitud.
Es
muscular, tiene un enorme poder de crecimiento y de contracción,
pues es capaz de sacar un feto al exterior, en el momento del parto.
Vagina
Es un
tubo muscular elástico que comunica el útero con el exterior. Se
ubica en la pelvis menor, entre la uretra y el recto. Termina
en un orificio alrededor del cual hay unos repliegues de la piel
llamados labios mayores. Es un conducto que une a la vulva externa
con los órganos sexuales internos. Estos se encuentran dentro
de la cabida abdominal que esta situada entre los huesos de la cadera
(pelvis).
Los
órganos externos están formados por:
Vulva
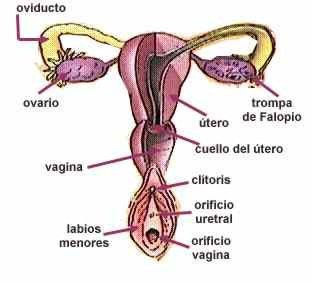 |
|
Sistema reproductor femenino.
|
Pequeño
órgano parecido al pene. Está provisto de terminaciones nerviosas y
puede entrar en erección.
Meato
Por
debajo del clítoris se encuentra el meato urinario, que es el
orificio de la porción final de las vías urinaria. Es el lugar
donde se emite la orina al exterior.
Himen
Por la
abertura de la vagina, y situado entre la entrada de ésta y el
vestíbulo de ella, se encuentra en la mujer virgen una membrana
no perforada llamada himen. El himen es una delgada membrana
que se extiende por la abertura de la vagina.
Esta
membrana tiene una o más abertura por las cuales sale el flujo
menstrual y la tradición dice que en el momento de la primera
penetración del órgano masculino, dicha membrana se rompe, haciendo
que sangre un poco, por lo tanto era considerado una prueba de
virginidad.
Actualmente
se sabe que no necesariamente esta membrana se rompe en la primera
relación sexual ya que puede haber membranas más elásticas que
otras y además puede ser rota por otras circunstancias: utilización
de tampones del diámetro no adecuado a los orificios del himen, etc.
En el
sistema reproductor femenino ocurren una serie de cambios que se
repiten aproximadamente cada 28 días. Las modificaciones que
experimentan el útero y los ovarios constituyen el ciclo
menstrual femenino.
En
este ciclo de producción del gameto femenino y las hormonas
sexuales femeninas
se distinguen dos fases: la maduración del óvulo y secreción de
estrógenos, y la ovulación y secreción de progesterona.
1.
Maduración del óvulo y secreción de estrógenos
Esta
fase comprende la primera mitad del ciclo, es decir dura 14 días
aproximadamente. Los acontecimientos que ocurren en esta fase
determinan que madure un óvulo en uno de los dos ovarios, el cual
será liberado aproximadamente el día 14. Este óvulo está rodeado
por células que lo nutren y protegen formando un folículo.
Paralelamente,
el ovario produce y segrega estrógenos, que
comenzarán a engrosar el endometrio del útero. Las paredes del
útero tendrán así la capacidad de recibir al óvulo para su
posterior desarrollo, en el caso de que sea fecundado.
La
maduración del gameto femenino y la producción de estrógenos en
los ovarios está regulada por la hormona folículo
estimulante, que se origina en la adenohipófisis.
2.
Ovulación y secreción de progesterona
El día
14, aproximadamente, el gameto femenino u óvulo está en condiciones
de ser liberado desde el ovario.
OVULACIÓN es
el proceso de liberación del óvulo maduro desde el ovario.
Luego
de la ovulación, el folículo se transforma en una estructura del
ovario llamada cuerpo lúteo, que comenzará a
producir la hormona progesterona, la cual continuará los cambios
iniciados por los estrógenos en el endometrio uterino.
El
óvulo liberado ingresa a una de las trompas de Falopio para
dirigirse hacia el útero. Si el óvulo es fecundado, se formará el
cigoto, que se implantará en el endometrio uterino y comenzará su
desarrollo. De lo contrario, el endometrio, con todos los vasos
sanguíneos que han aumentado en cantidad y tamaño, se desintegrará
produciéndose la menstruación.
MENSTRUACIÓN es
el flujo sanguíneo liberado al exterior a través de la vagina y que
contiene restos del endometrio, vasos sanguíneos y el óvulo no
fecundado.
La
menstruación es un proceso natural durante el cual la mujer debe
procurar realizar todas sus actividades habituales. Suele durar de
tres a cinco días. El primer día de la menstruación es el primer
día del ciclo menstrual femenino.
CARACTERÍSTICAS
SEXUALES SECUNDARIAS DE LA MUJER.
La
acción hormonal provoca algunos cambios notorios en el cuerpo de la
mujer joven. Estos son:
Transformación
de la estructura del esqueleto. En la niña, los cambios
comienzan unos dos años antes que en el hombre, es decir, alrededor
de los 11 años. En ella se produce un aumento importante de la
estatura, debido al crecimiento de los huesos y un ensanchamiento de
las caderas. Esta última transformación es importante para la
función reproductora, pues estos huesos sostendrán al feto dentro
del vientre materno.
Junto
con la nueva contextura de las caderas y de la pelvis se forma la
cintura, que le otorga finura a la silueta femenina.
Desarrollo
de las glándulas mamarias. El desarrollo de las glándulas
mamarias o mamas se debe a la acción de los estrógenos. Están
formadas por tejido adiposo, y por otro tejido especializado en la
producción de leche, la cual se forma con las sustancias nutritivas
de la dieta alimenticia, junto con el efecto de una hormona llamada
prolactina que se activa después del parto.
Un
conjunto de músculos presentes en el tórax son los encargados de
sostener el peso de las mamas con el fin de mantenerlas en su lugar.
Es recomendable realizar ciertas rutinas de ejercicios para vigorizar
estos músculos.
Cambios
en la piel y en la distribución del vello. Como en el
varón, la acción de las hormonas sexuales provoca cambios en la
textura de la piel de la mujer. Ésta se vuelve más lisa y aparecen
las molestas "espinillas" por el aumento en la actividad de
las glándulas sebáceas. Las alteraciones cutáneas desaparecen con
el tiempo. Además, aparecen vellos, principalmente en la zona
púbica y axilar.
http://www.profesorenlinea.cl/Ciencias/Sistemareprodfemen.htm
- La necesidad de hacer efectivo el respeto humano básico de decidir responsablemente sobre la reproducción, ha generado en los últimos años un avance importante en el campo de la planificación familiar.
- El anticonceptivo ideal debe reunir ciertas condiciones, como eficacia (los anticonceptivos orales son muy eficaces, los embarazos ocurren de 0.1 a 1.0 por 100 mujeres/años de uso.), tolerabilidad, reversibilidad, aceptabilidad y practicabilidad.
- El basto conocimiento de la fisiología ovárica y de las hormonas sintetizadas por este órgano, sumado a la capacidad de obtener preparados sintéticos o semisintéticos, amplió la utilización de hormonas sexuales femeninas en farmacología y terapéutica. Una de las numerosas aplicaciones de estos fármacos; y también una de gran importancia en cuanto a su prescripción es la referente a su actividad anovulatoria.
- Se estima que unos 80 millones de personas emplean estos agentes en la actualidad bajo control médico; y muchas otras sin este.
- El inicio de la experimentación con agentes hormonales en anovulación data de la década del 20, de trabajos alemanes. La aplicación práctica de estas experiencias desencadenó una verdadera revolución al desarrollarse principios activos sintéticos de administración oral (Pinkus y Rock, 1954).
- Por lo antes dicho, creo conveniente este trabajo introductorio a los anticonceptivos hormonales que, por otro lado, cubren satisfactoriamente las condiciones antes nombradas.
- Desarrollo
- Los métodos anovulatorios hormonales solo representan solo un apartado en cuanto a procedimientos anticonceptivos, y como todo agente farmacológico presentan indicaciones, contraindicaciones, efectos adversos y por supuesto, un mecanismo de acción de imprescindible conocimiento.
- La administración de estrógenos y progestágenos puede interferir con la fertilidad de diversas maneras, sin embargo tal como se usa en la actualidad, inhiben la ovulación. El efecto predominante del estrógeno es inhibir la secreción hipofisiaria de FSH, mientras que la acción continua de progesterona puede producir la inhibición de la liberación de LH. Es evidente que la ovulación puede ser prevenida por la inhibición del estímulo ovulatorio o impidiendo el estímulo de los folículos. Los progestágenos activos por vía oral no pueden ser incluidos en un mismo grupo con la progesterona, ya que algunos tienen actividad estrogénica intrínseca, otros son androgénicos y otros solo progestacionales; en consecuencia, su capacidad para inhibir la ovulación estará mediada por mecanismos un tanto diferentes. Es razonable pensar que los preparados más usados en la actualidad deben su efectividad para inhibir la ovulación al componente estrogénico y que el progestágeno permite asegurar que la hemorragia por retiro será rápida, breve y esencialmente fisiológica.
- En el caso en que la ovulación no se prevenga, es fácil imaginar que estos agentes pueden interferir con la implantación por sus acciones directas sobre el tracto genital. Es poco probable que la implantación se produzca en el endometrio alterado que se desarrolla bajo la influencia de la mayoría de los supresores. Análogamente, la abundante secreción acuosa del cervix ha sido considerada esencial en el momento de la ovulación para las buenas condiciones del esperma; en cambio el moco cervical espeso y adherente secretado bajo la influencia de la progesterona resulta un medio hostil; La alteración proteica enzimática y electrolítica inhibe la penetración espermática. Una dosis de 0.5 mg de acetato de megestrol tiene un efecto sobre el marco cervical a las cuatro horas; cambios parecidos se observan con los 19 noresteroides orales, o los de dispositivos de liberación lenta vaginales o cervicales.
- Los anticonceptivos que contienen solo un progestágeno causan una supresión variable de FSH, LH y de la ovulación, lo cual puede explicar su menor eficacia.
- Aún no se ha establecido si los progestágenos tienen efectos directos sobre las gónadas.
- Los anticonceptivos pueden clasificarse según su vía de administración en anticonceptivos por vía oral continuada; es el tipo más común, tiene un estrógeno y un progestágeno que según las preparaciones pueden ser monofásicos, trifásicos, secuenciales, postcoito y minipildora (solo progestágeno). Los anticonceptivos inyectables, y los anticonceptivos intracorporales entre los cuales se caracterizan los implantes de Norplant, implantes biodegradables, microesferas y microcápsulas, y anillos vaginales con progestágenos.
- Preparados y dosificación. Las preparaciones combinadas contienen 0.02 a 0.05 mg de etinilestradiol o mestranol (el primero es dos veces mas potente) y cantidadesvariables del progestágeno; se toman durante 21 días. La serie siguiente 7 días después de la última dosis o 5 dias después del inicio del flujo menstrual.
- Los preparados monofásicos constan del estrógeno y el gestágeno en dosis constantes, que con el tiempo fue disminuyendo de 0.075 a 0.020 mg de etinilestradiol para disminuir los efectos adversos. Entre los progestágenos cabe mencionar el acetato de noretisterona, el norgestrel, el desogestrel, el acetato de etinodiol y actualmente el gestodeno y el norgestimato. La última preparación monofásica consiste en la combinación de gestodeno con etinilestradiol.
- La incorporación de gestodeno produjo una mayor inhibición del eje hipotálamo hipófiso gonadal, que el levonorgestrel.
- Debido a sus propiedades farmacológicas, el gestodeno pude ser caracterizado como un agente progestágeno con alta actividad biológica y actividad androgénica. Estudios experimentales y clínicos señalan que el gestodeno tiene efectos mínimos sobre el metabolismo de los lípidos y de los carbohidratos; según publicaciones recientes, los factores de la coagulación permanecieron sin modificaciones.
- La combinación de 30mg de etinilestradiol y 75mg de gestodeno permite inhibir la ovulación y produce un buen control del ciclo menstrual. Por tratarse de la combinación más novedosa actualmente, continúan los estudios prospectivos para evaluar los riesgos y beneficios de estos agentes.
- Los preparados trifásicos se componen de una fase postmenstrual de 6 días con las dosis más bajas de estrógeno y gestágeno; una fase periovulatoria con una duración de 5 días que contiene un leve aumento en el porcentaje de estrógenos y gestágenos y una fase lútea con una menor dosis del estrógeno y un aumento del gestágeno.
- Preparaciones de Trifásicos que contienen estrógeno y progestágenos pero en proporciones variantes, fueron introducidos para reducir la dosis mensual total de progestágenos y simular más estrechamente los cambios hormonales del ciclo menstrual. La dosis de estrógeno tuvo que ser aumentada, sin embargo, para inhibir la ovulación fiablemente. Estas preparaciones ofrecen una pequeña, si alguna ventaja sobre las píldoras monofásicas.
- Los preparados secuenciales son aquellos en donde en una primera fase se administra estrógenos y en una segunda gestágenos. La seguridad de estos preparados es menor que los anteriores y deben respetarse los horarios de toa de la dosis, la tolerancia es buena y no producen disminución del sangrado menstrual.
- Los anticonceptivos orales que contengan estradiol micronizado podrían tener ventajas sobre los preparados actuales.
- La píldora poscoito son en realidad más antifertilizantes que anticonceptivos por su probable efecto sobre el endometrio ya que dificulta la implantación. Se administran 5 mg de dietilestilbestrol dentro de las 48 a 72 horas de la relación sexual fecundante, su uso se recomienda solo en situaciones de contracepción de emergencia, por los efectos adversos que se pueden presentar por la alta dosis y el tipo de estrógeno.
- Desde el primero de enero de 2001 los farmacéuticos en Reino Unido han podido proporcionar anticonceptivos de emergencia (levonorgestrel 750 mg) sin prescripción médica a mayores de 16 años, esto sumado a los ya disponibles métodos combinados de emergencia (etinilestradiol 100 ug más levonorgestrel 500 ug)
- La minipildora utiliza gestágenos en dosis pequeñas y continuadas, aún durante la menstruación. El compuesto más usado es el linestrenol de 0.5 mg o la noretindrona; la acción anticonceptiva deriva principalmente de su acción sobre el moco cervical (hostilidad cervical), la ovulación y la formación del cuerpo lúteo son inhibidos en un 70% de los casos. Se puede utilizar durante lactancia y su tolerancia es buena; es menos efectivo que los anovulatorios.
- Administrando una dosis pequeña de progestágeno (norethindrona o levonorgestrel) todos los días proporcionan un método de anticoncepción libre de estrógenos. Contraceptivos que contienen sólo progestágeno son menos eficaces que los combinados (aproximadamente 3.0 embarazos por 100 mujer/años), y su uso se restringe a menudo a mujeres cuya fertilidad ya está reducida, como algunas mujeres añosas o las mujeres en lactancia y en quienes un contraceptivo oral combinado se contraindica. Los progestágenos dados por vía intramuscular inhiben la ovulación más frecuentemente que aquellos dados oralmente, pero causan muy a menudo perturbaciones menstruales.
- Los anticonceptivos inyectables pueden aplicarse en forma mensual o trimestral, la primera consiste en una aplicación mensual del primero al quinto día del ciclo de acetofenida de hidroxiprogesterona 150 mg y enantato de estradiol 10 mg o enantato de norestisterona 50 mg y valerianato de estradiol 5 mg. La segunda forma, consiste en la administración de 150 mg de medroxiprogesterona que inhibe la ovulación durante tres meses.
- Los anticonceptivos intracorporales no están difundidos en nuestro medio aunque su aplicación es frecuente en otros países.
- Tanto los estrógenos como los progestágenos son en general sustancias seguras desde el punto de vista toxicológico. Pero por ser muy activos fisiológica y farmacológicamente, producen efectos demostrables, químicos y morfológicos en muchos sistemas del organismo.
- En un esfuerzo por reducir los efectos secundarios, las dosis de estrógeno han sido reducidas en un 80% o más, y se han probado nuevos progestágenos y diferentes vías de administración
- Desde mediados de1960, el etinilestradiol ha sido el estrógeno en casi todos los anticonceptivos orales combinados, pero la cantidad ha disminuido progresivamente; la mayoría de las preparaciones contienen 35 µg o aún menos en la actualidad. En el contraste, y como consecuencia de los efectos secundarios androgénicos asociados, el tipo de progestágeno sintético se ha cambiado. Los más nuevos, llamados progestágenos de tercera generación, (el desogestrel, gestodeno, y norgestimato) son sumamente potentes en su capacidad de inhibir la ovulación y transformar el endometrio.
- En la actualidad está claro que los agentes anticonceptivos orales combinados son un método sumamente eficaz y seguro de contracepción, pero a pesar de la investigación extensa los riesgos a largo plazo no están completamente claros
- La frecuencia y la intensidad de los efectos adversos han disminuido con el advenimiento de preparados hormonales de bajas dosis.
- Los porcentajes de efectos colaterales varían ampliamente en las publicaciones y solo pueden tener validez si los estudios son prospectivos con grupos placebo a doble ciego.
- Los trastornos del ciclo se presentan en un 3% aproximadamente y desaparecen en los ciclos siguientes.
- Las vulvovaginitis tanto por cándida como por tricomonas, son más frecuentes en mujeres que toman anticonceptivos por los cambios vaginales que predisponen a la infección.
- Los gestágenos producen ciertos efectos androgénicos adversos: aumento de peso, acné, por su acción anabólica. El acné puede mejorar con la administración de acetato de ciproterona que actúa como antiandrógeno.
- Se atribuye al estrógeno el cloasma que presentan algunas mujeres y que desaparece luego de un tiempo prolongado de suspender el medicamento.
- Se ha observado amenorrea y falta de ovulación al suspender los anovulatorios, al parecer en mujeres portadoras de una labilidad especial en los mecanismos de regulación diencéfalo-hipófiso-ováricos. Pese a ello se ha demostrado, en mujeres de fecundidad comprobada, que el 75% reanudan el ciclo ovulatorio en el primer ciclo de suspensión del tratamiento y que el 90 % lo hacen en los tres primeros ciclos.
- Otros efectos pueden ser nauceas, acidez, molestias gástricas, cefaleas, tufaradas de calor, cambios en la libido, trastornos del sueño, alteraciones del peso corporal, irritabilidad tensión mamaria, modificaciones en la pigmentación de la piel, cloasmas, estados depresivos, en algunos casos se observó disminución de la tolerancia al uso de lentes de contacto.
- Enfermedades vasculares. Varios trabajos encontraron relación entre los anticonceptivos hormonales y la enfermedad vascular (infarto de miocardio); Está claro que una reducción en la dosis de estrógeno es asociada con una reducción de este riesgo. Por esto la FDA recomienda no prescribirlos a mujeres mayores de 40 años. El riesgo de infarto de miocardio aumenta entre mujeres que usaron los contraceptivos orales de segunda generación. Los resultados con respecto al uso de tercera generación están inconclusos pero sugieren que el riesgo es más bajo que los de segunda generación. El riesgo de infarto de miocardio entre las usuarias de cualquier tipo de contraceptivo oral era dos veces mayor al de no usuarias. El riesgo absoluto de infarto del miocardio es edad-dependiente, tendrán mayor riesgo las mujeres más añosas. Las estadísticas que relacionan la edad y el hábito de fumar mostraron un riesgo mayor en las fumadoras. El colesterol es un importante factor de riesgo para la enfermedad cardiovascular; la modificación en las proteínas de alta densidad que producen los gestágenos es distinta de acuerdo con el gestágeno considerado. La disminución desfavorable de las HDL es más marcada en los preparados con altas dosis de gestágenos; pero se admite que con 125 mg de levonorgestrel o desogestrel existe un ligero aumento de HDL. Los cambios están en función de la dosis y de la relación estrógeno/gestágeno. La dosis baja de los monofásicos y trifásicos parece estar asociada a neutralidad metabólica en este sentido. El gestodeno es un gestágeno que se sugiere su administración por carecer de efectos sobre el metabolismo lipídico.
- Estudios prospectivos epidemiológicos realizados para determinar el riesgo de enfermedad cardiovascular han demostrado que el riesgo es mayor para una mujer de 35 años usuaria de anticonceptivos hormonales que fuma o de cualquier edad pero que tiene hipertensión, diabetes o hipercolesterolemia. También es conocida la vinculación entre tromboembolismo y contenido de estrógeno, en tal sentido, la recomendación es prescribir solo aquellos compuestos con dosis bajas de estrógenos que disminuyen considerablemente la frecuencia de este tipo de complicaciones.
- Existe una relación positiva entre el hábito de fumar y el uso de anticonceptivos orales con respecto al accidente cerebrovascular hemorrágico.
- Trombosis venosas profundas. Son más frecuentes en mujeres tomadoras de anticonceptivos hormonales, y el riesgo es mayor en portadoras de várices, esta patología contraindica, por lo tanto, la toma del preparado hormonal. A pesar de ello, también se redujo el número de complicaciones trombóticas de este tipo con la reducción de estrógenos. Los contraceptivos orales combinados aumentan la producción del factor X, factor II, y plasminógeno; disminución de la producción de antitrombina; y aumento de agregación plaquetaria por reducción de la producción de prostaciclinas. Estos cambios sólo son probablemente importantes en mujeres que fuman.
- El uso de anticonceptivos orales es seguro en mujeres que no tienen una enfermedad preexistente del sistema circulatorio.
- Estudios epidemiológicos sugieren que ciertos progestágenos asociados con las preparaciones de bajas dosis de estrógeno pueden aumentar el riesgo de trombosis. La trombosis arterial también es una complicación de terapia anticoncepcional, pero los factores de riesgo para esta condición difieren de aquellos para la trombosis venosa. Por ejemplo, un aumento del riesgo de infarto de miocardio se asoció con el uso de contraceptivos orales, pero no tiene un efecto sustancial en el riesgo de trombosis venosa en estos usuarios. Por el contrario, varios defectos genéticos protrombóticos son factores de riesgo fuertes para la trombosis venosa y aumentan el riesgo asociado con el uso de contraceptivos orales, pero es probable que la mayoría sea sólo factores de riesgo débiles para infarto del miocardio o stroke. La reducción de la dosis de estrógeno ha tenido un efecto limitado en reducir el riesgo de trombosis venosa.
- Los progestágenos de la tercera generación aumentan la magnitud de cambios hemostáticos adversos y el riesgo asociado de trombosis. Una historia familiar de trombosis venosa puede ocasionar preocupación, aunque la sensibilidad de una historia familiar como un marcador para identificar a las personas de alto riesgo permanece incierta.
- Tolerancia a la glucosa y resistencia a la insulina. Los progestágenos de tercera generación tienen un pequeño, si algún efecto en el metabolismo de los hidratos de carbono. Estos agentes pueden aumentar los requisitos de insulina en las mujeres con diabetes mellitus. La necesidad de aumentar la dosis de insulina puede ser unprecio pequeño por el anticoncepcionismo fiable en mujeres en quienes el embarazo debe contraindicarse.
- La hipertensión. Los contraceptivos orales combinados causan hipertensión en aproximadamente 4 a 5 por ciento de mujeres normotensas y aumento de tensión arterial en aproximadamente 9 a 16 por ciento de mujeres con hipertensión preexistente. El efecto es probablemente debido a ambas hormonas, y el riesgo se relaciona con la historia familiar, la obesidad, la dieta, el hábito de fumar, y la duración del uso del agente anticoncepcional oral. El efecto hipertensivo casi siempre es reversible. Algunos progestágenos de tercera generación pueden tener un efecto antimineralocorticoide y así pueden asociarse con un riesgo reducido de hipertensión.
- Factores emocionales y psicológicos. Se ha descrito un estado de vulnerabilidad del Yo que se manifiesta por una disminución de los mecanismos defensivos frente a situaciones de estrés. En algunas mujeres tomadoras de anticonceptivos se consigna la aparición de frigidez sexual parcial (dificultad para llegar al orgasmo). Este fenómeno fue atribuido a un mecanismo psicógeno por el fraude a la naturaleza que significa la medicación. No se ha demostrado fehacientemente que produzcan alteraciones generales de las aminas. Otro efecto de la píldora es la liberación del temor al embarazo, que conlleva un aumento de la libido y mayor frecuencia derelaciones sexuales.
- Fertilidad. Mears comprobó que la fertilidad de la mujer sigue siendo la misma que antes de la toma, señalando que más del 50% de las mujeres quedan embarazadas luego de tres meses de duración, y el 80% a los seis meses. Estos resultados se aproximan a otros antes citados de otras publicaciones.
- Cáncer de cuello uterino. El empleo de anticonceptivos orales está débilmente asociado con esta neoplasia, por otro lado es común que las usuarias de este método tengan relaciones sexuales a edades más tempranas y un número mayor de parejas sexuales. Hay un aumento pequeño en el riesgo de carcinoma escamoso de cérvix (el riesgo relativo, 1.3 a 1.8) en mujeres que han tomado un contraceptivo oral por más de cinco años. Sin embargo, el cáncer cervical tiene mucha correlación con la actividad sexual, por este motivo parece no existir una relación firme entre estos.
- Cáncer de endometrio y ovario. Estos agentes reducen el riesgo de cáncer de ovario en forma proporcional a los años de uso. Dos años de empleo de anticonceptivos hormonales reducen el riesgo de carcinoma de endometrio en 1,4% y 4 o más años lo reducen en 1,6%. Cifras similares se observaron en cáncer de ovario. Los contraceptivos orales combinados tienen un efecto protector contra ambos cáncer del ovario y cáncer del endometrio. En un estudio de mujeres que tomaron contraceptivos orales que contienen dosis fuertes de estrógeno y progestágeno durante 2 años, el riesgo relativo de cáncer del endometrial se redujo a 0.4 y el efecto protectorio duraría por lo menos 15 años. Si las preparaciones que contienen cantidades más bajas de estrógeno y progestágenos proporcionarían protección equivalente está menos claro.
- Cáncer de hígado. Una de las causas de aparición de adenomas benignos de hígado es la ingesta de anticonceptivos orales. El riego está dado por el uso prolongado y suele retrogradar luego de la suspensión del tratamiento.
- Hay una correlación relativamente íntima entre la infección con el virus de la hepatitis B y cáncer del hígado en áreas del mundo dónde esta infección es común. En estas áreas el uso a corto plazo de contraceptivos orales combinados no está asociado con un riesgo aumentado de cáncer de hígado, pero hay pocos datos en el uso a largo plazo. Por el contrario, en áreas dónde el cáncer del hígado es raro, una asociación se ha establecido; considerando que el riesgo relativo fue 1.0 para mujeres que habían usado un contraceptivo oral alguna vez, fue 4.4 para aquellas que habían usado uno durante ocho años.
- Cáncer de mama. Según los estudios realizados no hay relación entre esta patología y el uso de anticonceptivos orales.
- No obstante, hay trabajos que señalan un riesgo levemente aumentado de cáncer de mamas en mujeres jóvenes que usaron anticonceptivos por muchos años (10-12 años) y antes del primer embarazo a término. Es necesario realizar más estudios para comprobar estos resultados. La Organización Mundial de la Salud recientemente no recomendó ningún cambio en las políticas de planificación familiar con respecto al uso de contraceptivos orales en este sentido.
- No ha habido aumento, en la incidencia de cáncer de mama atribuible al uso de contraceptivos orales combinados en el Reino Unido, según los datos de variosregistros nacionales de cáncer.
- Enfermedad trofoblástica gestacional. En esta patología, en la que es imprescindible evitar el embarazo, los anticonceptivos orales a dosis bajas son seguros.
- El acto médico consiste en dar a la pareja una información completa de los métodos anticonceptivos y determinar si no existe contraindicación. La elección del método corresponde a la pareja.
- Hay situaciones o enfermedades que contraindican el embarazo. En tales casos es conveniente indicar la anticoncepción, que estará en relación con la posibilidad de remisión de la situación y la probabilidad de comprometer la salud de la madre y de su hijo. Como ejemplos de estos casos se pueden citar los siguientes: Nefropatía crónica con compromiso de la función renal, hepatopatía con lesión anatómica, cardiopatía grave, hipertensión severa, otoesclerosis, glaucoma, colagenopatías, enfermedad neurológica, algunas neoplasias, riesgo elevado de enfermedad genética para la descendencia, enfermedad pélvica inflamatoria, trastornos psíquicos graves, etc.
- Deben tenerse en cuenta condiciones maternas que pueden hacer recomendable postergar el embarazo, como en mujeres menores de 18 años, intervalo intergenésico menor de 2 años, aborto provocado por el último embarazo.
- Las condiciones maternas que pueden aumentar el riesgo de complicaciones para la salud materno infantil comprenden la edad (mayor de 40 años), paridad de 4 o más, cesárea iterativa anterior.
- Las condiciones del último embarazo por las que resulta conveniente postergar un nuevo embarazo son la morbimortalidad fetal sin conocimiento de causa o identificado el riesgo de repetición, grupo de riesgo social, madre sola, antecedente de un hijo muerto menor de 2 años por muerte evitable, familia con necesidades básicas insatisfechas.
- Contraindicaciones.
- Cáncer de mama
- Cáncer genital
- Insuficiencia hepática
- Historia o evidencia de embolia pulmonar
- Historia o evidencia de accidente cerebrovascular
- Historia o evidencia de cardiopatía reumática
- Historia o evidencia de várices severas
- Historia o evidencia de enfermedad cardiovascular diabética
- Historia o evidencia de hipertensión con insuficiencia cardiaca
- Historia o evidencia de cáncer genitomamario
- Historia o evidencia de hiperlipidemia congénita
- Precauciones.
- Edad mayor de 45 años
- Edad mayor de 35 si fuma
- Edad mayor de 30 si fuma y es hipertensa
- Hipertensión arterial
- Nefropatía crónica
- Antecedentes de preeclampsia grave
- Epilepsia
- Migraña
- Esclerosis en placas
- Historia de amenorrea, menarca tardía en nulíparas (anovulación crónica)
- Diabetes mellitus sin complicaciones vasculares
- Colecistopatías
- Enteropatías crónicas
- Tendencia o rasgos de depresión
- Uso de psicofármacos, ampicilina y similares.
- Otoesclerosis
- Obesidad
- La anticoncepción hormonal, si no hay contraindicaciones, puede continuarse sin interrupción y la rutina del seguimiento consiste en: examen pélvico, colpocitología oncológica (papanicolau), examen mamario, control de la presión arterial basal, al mes, a los tres meses, y luego cada seis meses.
- En pacientes incluidas en la lista de precauciones los controles deben ser más frecuentes, y si tiene riesgo de enfermedad cardiovascular se aconseja evaluar periódicamente los niveles de colesterol y triglicéridos. El uso rutinario de estas últimas determinaciones de laboratorio no está indicado a menos que la paciente tenga más de 35 años o que existan antecedentes de diabetes o de enfermedad vascular. Si los niveles de LDL son altos deben indicarse otro método anticonceptivo.
- Indicaciones para interrumpir la anticoncepción.
- Sospecha de embarazo
- Trastornos tromboembólicos (tromboflebitis, embolia pulmonar, isquemia de miocardio, trastornos cerebrovasculares, trombosis mesentérica, trombosis retiniana)
- Cefalea severa de origen desconocido
- Migraña severa
- Epilepsia que se agrava
- Esclerosis en placas que se agrava
- Intervención quirúrgica no urgente
- Hemorragia genital intracíclica. En las primeras dos semanas duplicar la dosis. En la tercera semana interrumpir (terminar el ciclo).
- Embarazo. Suspender tratamiento.
- Galactorrea. Cambiar a método no hormonal. Si persiste, determinación de prolactina.
- Cirugía. Suspender tres meses antes de someterse a una intervención. En caso de urgencias: medidas preventivas para evitar trombosis postoperatorias.
- Efectos colaterales. Suelen aminorar después de los primeros ciclos. Si persisten, valorar la posibilidad de interrumpir el tratamiento.
- Amenorrea postpíldora. No tratar antes de los seis meses. Se corrige espontáneamente en más del 90% de los casos.
- Interacción con otras drogas.
- Aunque los esteroides sintéticos pueden retardar la biotransformación de ciertas drogas tales como fenafona o meperidona, esta interferencia no es importante desde el punto de vista clínico. No obstante algunas drogas pueden interferir con la acción de los anticonceptivos hormonales ya que aceleran la biotransformación de los esteroides. Parecería prudente que, cuando se deban administrarse simultáneamente, se sugiera el uso de un método de barrera. Las interacciones más importantes son las siguientes:
- Tipos
- Ejemplos
- Efecto
- Analgésicos
- Aminofenazona
- Aminopirimina
- Sangrado disruptivo
- Anticonvulsivantes
- Fenacetina
- Fenobarbital
- Fenitoína
- Reducción del efecto anticonceptivo
- Sangrado disruptivo
- Reducción del control de la epilepsia sin reducción del efecto anticonceptivo
- Antibióticos
- Ampicilina
- Rifampicina
- Sangrado disruptivo
- Hipoglucemiantes
- Insulina
- Orales
- Reducción del control de la diabetes
- Otros beneficios.
- Estos agentes pueden regularizar los intervalos menstruales, cohibir las metrorragias y evitar las recidivas.
- En circunstancias sociales o deportivas es posible posponer la menstruación. Suele obsrvarse menor deficiencia de hierro, menor incidencia de quistes foliculares o lúteos y menor incidencia de cistoadenocarcinoma de ovario. Disminuye el riesgo de enfermedad fibroquística de la mama. Menor incidencia de salpingitis, hiperplasia y carcinoma de endometrio. Puede producir beneficios en la artritis reumatoidea.
- El predominio del uso de los anticonceptivos hormonales está en aumento a nivel mundial; en muchos países corresponden a un 75% como método utilizado por las parejas. Su efectividad, reversibilidad y, cada vez menos frecuentes, efectos adversos los colocan como método de primera elección para muchas mujeres que demandan métodos más eficaces, mas seguros y fáciles de usar.
- De los primitivos anovulatorios portadores de altas dosis de hormonas se pasó a otros más modernos, con cantidades muy inferiores de esteroides.
- Los anticonceptivos hormonales se plantean como métodos idóneos en muchas mujeres, por lo que un médico generalista debe conocer sus mecanismos de acción, indicaciones y contraindicaciones, así como también saber evaluar y realizar un seguimiento minucioso y personalizado a cada mujer que opte por este método; que si bien es farmacológicamente seguro, su uso irracional puede tener consecuencias desastrosas.
- Estos fármacos podrían se presenta como posibilidad de uso mujeres de un amplio rango de edades, sin patología vascular o metabólica preexistente y sin antecedentes de estas (personales o familiares). Si bien los anticonceptivos de tercera generación son nuevos en el mercado, parecen ser bien tolerados, sus efectos colaterales son escasos y muchos desaparecen espontáneamente durante los ciclos siguientes.
- Las principales contraindicaciones son mujeres fumadoras, con antecedentes de patología vascular o antecedente de cáncer de genitomamario.
- No se justifica por ningún motivo el uso de los primeros anticonceptivos orales con una gran dosis hormonal, que presentan múltiples efectos adversos a corto y largo plazo y una efectividad similar a los nuevos anticonceptivos.
- Deben realizarse más estudios respecto de la toma por largo tiempo de estos agentes pero no habría necesidad de interrumpir la medicación si el seguimiento de rutina (examen pélvico, papanicolau, examen mamario, control de la presión arterial) se encuentra en orden.
- El perfeccionamiento y desarrollo de nuevos métodos anovulatorios ocuparán seguramente los esfuerzos futuros en este campo de la medicina
2.-ANTICONCEPCION
HORMONAL
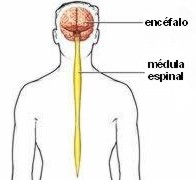
3.-SISTEMA NERVIOSO CENTRAL |
 |
|
Sencillo esquema del sistema nervioso central.
|
Anatómicamente
el sistema
nervioso central está
formado por el encéfalo y
la médula
espinal, ambos
compuestos por varios millones de células especializadas
llamadasneuronas,
dispuestas ordenadamente y comunicadas entre sí y con los efectores
por medio de prolongaciones denominadas axones y dendritas.
Las
neuronas se disponen dentro de una armazón con células no
nerviosas, las que en conjunto llamaremos neuroglia.
El
sistema nervioso central está protegido por envolturas óseas y por
envolturas membranosas.
Las
envolturas óseas son el cráneo y la columna
vertebral.
Las
envolturas membranosas, en conjunto llamadas meninges, se
denominan duramadre, aracnoides y piamadre.
Encéfalo
Es
parte del sistema nervioso central, situado en el
interior del cráneo.
El
encéfalo es el órgano que controla todo el funcionamiento del
cuerpo. Realiza un control voluntario e involuntario. También es el
órgano del pensamiento y del razonamiento.
Anatómicamente,
el encéfalo está conformado por el cerebro,
el cerebelo, la lámina cuadrigémina (con
los tubérculos cuadrigéminos) y el tronco del
encéfalo o bulbo raquídeo.
Cerebro
Corresponde
a la parte anterosuperior del encéfalo. Se
sitúa apicalmente (en un extremo o punta) al tronco
del encéfalo.
Está
formado por dos grandes hemisferios, separados por la cisura
interhemisférica, unidos en el fondo por el cuerpo
calloso. Es la parte de mayor tamaño y se aloja en su totalidad
dentro del cráneo.
 |
|
El cráneo, la caja protectora del encéfalo.
|
Está
protejido por el cráneo, la duramadre,
la piamadre y la aracnoides; está
formado por la sustancia blanca, que es la ramificación
de las neuronas y por la sustancia grisque son los
cuerpos neuronales que forman la corteza cerebral (que tiene una
superficie aproximada de 285 cm cuadrados y su grosor es de 2 a
3 mm).
El
cerebro tiene el 2 por ciento del peso del cuerpo; consume el 25 por
ciento del total de oxígeno y el 20 por ciento de la sangre que sale
del corazón.
En el
cerebro se alojan entre diez mil millones y catorce mil millones de
neuronas.
El cerebro está formado o se puede dividir en dos partes: Telencéfalo y Diencéfalo
El cerebro está formado o se puede dividir en dos partes: Telencéfalo y Diencéfalo
Telencéfalo
El telencéfalo es
la estructura cerebral situada sobre el diencéfalo,
corresponde a loshemisferios cerebrales. Representa el nivel
más alto de integración somática y vegetativa.
Diencéfalo
Es la
parte del cerebro situada entre el tronco
del encéfalo y el telencéfalo y está
compuesto por diferentes partes anatómicas:hipófisis,
hipotálamo, subtálamo, tálamo y epitálamo.
Hipófisis
La hipófisis o glándula
pituitaria es una glándula compleja que se aloja en una
oquedad ósea llamada silla turca del
huesoesfenoides, situada en la base del cráneo, en la fosa
cerebral media, que conecta con el hipotálamo a
través del tallo pituitario otallo hipofisario.
Hipotálamo
Del
griego hypó (debajo
de) + thálamos (cámara
nupcial, dormitorio). El hipotálamo forma
parte del diencéfalo,
y se sitúa por debajo del tálamo.
Suele
considerarse el centro integrador del sistema
nervioso autónomo o vegetativo,
dentro del sistema
nervioso central.
También se encarga de realizar funciones de integración
somato-vegetativa.
El
hipotálamo es el encargado de controlar las funciones del medio
corporal interno, comportamiento sexual y las emociones, controla el
sistema endocrino, actúa sobre el sitema nervioso autonómo y el
sitema limbico (es el encargado de controlar las emociones y los
instintos).
Está
conectado a todos los nervios del cerebro, del sistema
endocrino y nervioso además
de la médula
espinal.
Subtálamo
Estructura
diencefálica situada entre mesencéfalo, tálamo e hipotálamo.
Tálamo
Estructura
diencefálica de localización superior al hipotálamo.
En el
tálamo, hacen sinapsis todas las vías sensoriales a excepción de
la vía olfatoria.
Se
compone de múltiples núcleos. Se distinguen núcleos específicos e
inespecíficos.
Los
específicos reciben una modalidad sensorial bien definida y la
transmiten a áreas corticales bien delimitadas.
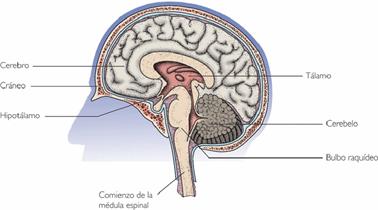 |
|
Algunas partes principales del sistema nervioso
central.
|
Ver:
PSU: Biología; Pregunta
05_2006(2)
Epitálamo
Es una
estructura diencefálica situada sobre el tálamo.
Las
partes anatómicas del epitálamo son la glándula pineal o
epífisis, el trígono de la habénula, las estrías habenulares
y el techo epitelial del tercer ventrículo.
Cerebelo
Está
localizado en la parte posterior y por debajo del cerebro. Sirve de
puente junto con el bulbo raquídeo, a los impulsos de la médula
para que lleguen al cerebro.
Entre
sus funciones están: el regular, los latidos cardiacos, la presión
arterial, la respiración, el equilibrio; coordina los movimientos
musculares voluntarios como la marcha y la natación.
Desde
el punto de vista anatómico la corteza del cerebelo se divide en una
capa externa, o molecular, y una capa interna, o granulosa. Entre
ambas capas aparecen unas células denominadas células de Purkinje.
Aunque las células de las dos capas cerebelosas corticales son de
pequeño tamaño, no por ello dejan de ser neuronas. También se
halla presente la neuroglia.
Tubérculos cuadrigéminos
Los
tubérculos cuadrigéminos o colículos cuadrigéminos están
ubicados detrás del acueducto de Silvio y de los pedúnculos
cerebrales. Conocida también como Lámina cuadrigémina esta
estructura es la porción dorsal del techo del mesencéfalo.
Está compuesta por dos pares de protrusiones (salientes o
extensiones naturales de un órgano), los tubérculos cuadrigéminos
superiores e inferiores.
Los
tubérculos cuadrigéminos anteriores o superiores se
denominan nates. Los posteriores o inferiores se
denominan testes. Los anteriores actúan como centros
para los reflejos visuales y los posteriores para los auditivos. En
su estructura presentan la sustancia gris central recubierto por la
sustancia blanca.
Bulbo raquídeo
Es el
más bajo de los tres segmentos del tronco del encéfalo.
Es llamado también médula oblonga. Es la terminación de la parte
superior de la médula espinal. Actúa sobre movimientos
involuntarios del corazón, intervienen en el funcionamiento de las
vías respiratorias, del esófago, intestino delgado, páncreas,
hígado, participa en los mecanismos del sueño y la vigilia, detecta
los niveles de oxígeno y bióxido de carbono. Una lesión puede
producir un paro respiratorio.
 |
El
encéfalo es la gran masa de tejido nervioso que ocupa el cráneo,
pesa 1.200 g en el adulto. La palabra cerebro se usa en
varios sentidos; lo más corriente es que se utilice como sinónimo
de encéfalo o para referirse a sus porciones.
El
encéfalo está dividido en cerebro anterior, medio y posterior.
El
cerebro anterior o prosencéfalo comprende el telencéfalo,
constituido por los dos hemisferios cerebrales, y una pequeña
porción inferior, el diencéfalo, que abarca importantes
estructuras como el tálamo, los cuerpos geniculados interno y
externo, la epífisis y el hipotálamo.
El
cerebro medio o mesencéfalo, unido al cerebro anterior y
posterior, consta ventralmente de los pedúnculos cerebrales y
dorsalmente de la lámina cuadrigémina (con los tubérculos
cuadrigéminos).
El
cerebro posterior, o rombencéfalo, comprende al cerebelo, la
protuberancia y el bulbo raquídeo, cuya continuidad es la médula
espinal.
|
La médula espinal
La
médula espinal es un órgano con forma de cordón, que se encuentra
en el interior de la columna vertebral, protegido por las vértebras
y por las tres membranas denominadas meninges. Mide 45 cm de longitud
y se extiende desde el agujero occipital del cráneo ocupando casi
los 2/3 superiores del conducto raquídeo labrado en el espesor de la
columna vertebral.
Un corte de la médula tiene forma de «H» y en él se aprecian sus dos partes: la sustancia gris, que forma la parte interna, y la sustancia blanca, en la parte externa.
Un corte de la médula tiene forma de «H» y en él se aprecian sus dos partes: la sustancia gris, que forma la parte interna, y la sustancia blanca, en la parte externa.
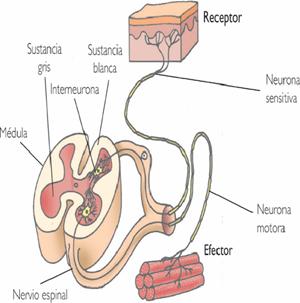 |
|
Corte de la médula espinal y órganos y
células implicados en un arco reflejo.
|
Las
raíces abandonan el conducto raquídeo siguiendo los agujeros
intervertebrales, luego se reúnen y dan origen a una rama nerviosa
dorsal y otra ventral.
La
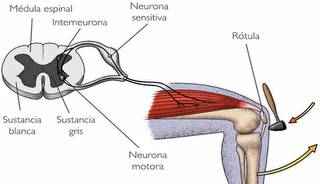
médula espinal tiene dos funciones fundamentales: en primer lugar,
es el centro de muchos actos reflejos. Las neuronas sensitivas entran
por las raíces dorsales de la médula y hacen sinapsis dentro de la
sustancia gris, con interneuronas y neuronas motoras que salen por
las raíces ventrales de los nervios espinales.
En
segundo lugar, la médula es la vía de comunicación entre el cuerpo
y el encéfalo, gracias a los cordones blancos que permiten el paso
de vías ascendentes sensitivas y vías descendentes motoras.
La
mayoría de las vías ascendentes, antes de llegar a su destino,
cruzan al otro lado del cuerpo. Así, las sensaciones que provienen
de los receptores de un lado del cuerpo van a parar a la zona
contraria del cerebro.
Las
vías descendentes que provienen de distintas estructuras del
encéfalo implicadas en el control motor también cruzan al lado
contrario. Es decir que, en general, un lado del encéfalo recibe la
información del lado opuesto del cuerpo y controla sus movimientos y
otras funciones.
Debemos
recordar que tanto el encéfalo como la médula espinal están
rodeados y protegidos por membranas de tejido no nervioso, llamadas
meninges, éstas son de afuera hacia adentro: la duramadre, la
aracnoides y la piamadre.
Entre
la aracnoides y la piamadre queda un espacio subaracnoídeo que
contiene un fluido, el líquido cefalorraquídeo (LCR).
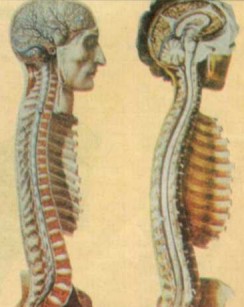 |
En
la imagen de columna vertebral de la izquierda se ve la duramadre,
que envuelve al cerebro.
En
la imagen de la derecha se ven las cavidades por las cuales
circula el líquido raquídeo.
|
Fuentes
Internet:
Más
información:
REFERENCIA
PRINCIPAL www.profesorenlinea.cl
-
4.-Sistema nervioso periférico (SNP) |
Tanto el encéfalo como la médula espinal, elementos principales del sistema nervioso central, están unidos a los órganos sensoriales, a los músculos y a las glándulas a través de los nervios y ganglios que componen el sistema nervioso periférico.
 |
|
Hay nervios específicos para mover los ojos.
|
Los
nervios pueden ser nervios sensoriales, que captan
la información del exterior y la llevan al encéfalo o
a la médula espinal, o nervios motores, que
llevan la respuesta elaborada por alguno de los centros nerviosos
hasta los diferentes órganos.
Sistema nervioso somático
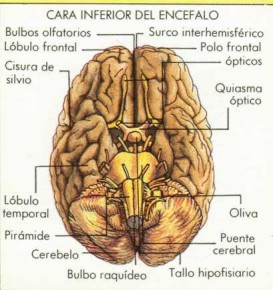
Nervios craneales
Son 12
pares de nervios que salen de la base del encéfalo.
Algunos
de ellos están involucrados en los sistemas sensoriales del
encéfalo, como los nervios olfatorios, ópticos y auditivos.
Otros
son exclusivamente vías motoras del encéfalo, como
los nervios que dan movimiento al ojo (oculomotores) y los faciales.
Por
último están aquellos que tienen funciones mixtas,
sensoriales y motoras. El nervio trigémino, por ejemplo,
proporciona sensibilidad facial y controla los movimientos de
masticación.
Todos
estos nervios pasan a través de pequeñas aberturas en el cráneo,
para penetrar o abandonar el encéfalo.
El nervio
vago es un nervio craneal que se extiende lejos de la
cabeza. Va al corazón, el tubo digestivo y demás vísceras.
Participa en la acción del sistema nervioso autónomo
parasimpático.
Nervios raquídeos (medulares o espinales)
Son 31
pares de nervios, cada miembro de la pareja va a una parte del
cuerpo, y salen por cada uno de los lados de la médula. Estos
nervios salen en la médula en determinados intervalos.
Los
que envían información sensorial (tacto, dolor) del tronco y las
extremidades hacia el sistema
nervioso central a
través de lamédula
espinal,
reciben el nombre de raíces
dorsales (tienen
fibras sensitivas).
Los
que envían información de la posición y el estado de la
musculatura y las articulaciones del tronco y las articulaciones para
el control de la musculatura esquelética reciben el
nombre de raíces ventrales (tienen fibras motoras)
.
Individualmente,
los pares de nervios raquídeos reciben el mismo nombre del segmento
de la médula espinal al que están conectados, más su
correspondiente número, como se indica en el siguiente cuadro:
A
diferencia del sistema autónomo, el sistema somático regula
las respuestas voluntarias; es decir, lo que decidimos hacer
conscientemente. Así, cuando hace frío, la respuesta voluntaria de
abrigarse está regulada por este sistema.
El sistema nervioso autónomo o vegetativo
Es el
conjunto de neuronas sensoriales y motoras que conectan el sistema
nervioso central con los diversos órganos internos:
corazón, pulmones, estómago, etc.
Las
respuestas que se producen en el sistema autónomo son involuntarias;
es decir, actos que se realizan sin que intervenga nuestra voluntad.
Así se regulan las actividades internas del organismo, tales como:
el número de latidos del corazón y el funcionamiento del sistema
digestivo y del sistema respiratorio.
Una
respuesta interesante controlada por este sistema es la reacción de
un sujeto frente a situaciones de peligro. Cuando estamos en un caso
de emergencia, aumenta el ritmo cardíaco, haciendo que el corazón
lata con mayor rapidez y que aumente también el aporte de sangre a
los músculos, dejando así la musculatura más tensa y dispuesta a
actuar en cualquier momento.
Igualmente,
este sistema regula las respuestas frente a condiciones ambientales
que no suponen peligro. Durante el sueño todas nuestras funciones
corporales siguen activas, controladas por este sistema autónomo.
El sistema
nervioso autónomo o vegetativo está compuesto por dos
subsistemas: el sistema nervioso simpático y
el sistema nervioso parasimpático.
 |
|
Conexión desde la músculos y hacia ellos.
|
La
complejidad que se aprecia en las respuestas de los organismos
superiores, como el del hombre, se explica por la participación
combinada e integrada de los componentes del sistema nervioso como
sistema coordinador.
Ganglios autónomos
Incluyen
las dos cadenas de ganglios simpáticos y los ganglios
parasimpáticos, más periféricos. Pertenecen al sistema
nervioso autónomo.
Vías sensoriales y motoras
Ya
hemos visto cómo los nervios raquídeos se
organizaban en 31 pares de nervios, que podían ser tanto sensitivos,
si salían de la raíz dorsal, como motores (si salían de la raíz
ventral).
Describiremos
ahora cuales son las vías que siguen estos nervios para desarrollar
su acción.
Las vías sensitivas
La
información sensorial es captada por un determinado receptor
sensorial del sistema nervioso periférico. La
información viaja en forma de potenciales de acción por medio
de neuronas aferentes sensitivas.
Estas
neuronas también pertenecen al sistema nervioso periférico.
La información llega al sistema nervioso central, ya
bien sea a la médula, coordinando un arco reflejo, a la base del
encéfalo, promoviendo una acción involuntaria, o a la corteza
cerebral, donde la información entonces se hace consciente.
Neuronas
aferentes o sensitivas reciben estimulos de los receptores
sensoriales y los transmite hasta los centros nerviosos.
Hay
varios tipos de receptores sensoriales. En general se dividen en
receptores de sensibilidad somática (del cuerpo, que incluyen la
sensibilidad visceral) y los más especializados (vista, audición,
gusto y olfato).
Si las
neuronas aferentes pertenecen al sistema nervioso autónomo, el input
sensorial se procesa de forma no consciente.
Las vías motoras
Parten
del sistema nervioso central (en caso de emisión de conducta
consciente) a través de neuronas eferentes. Si las
neuronas eferentes son del sistema nervioso
periférico entonces inervarán el músculo esquelético y
ejecutarán información voluntaria consciente. Aunque también
pueden ejecutar reflejos.
Neuronas
eferentes o motoras, llevan los impulsos desde los centros nerviosos
hasta los órganos efectores (glándulas, músculos, etc.)
Si las
neuronas eferentes pertenecen al sistema nervioso autónomo, entonces
inervarán el músculo liso, el músculo cardíaco y las glándulas.
Fuente
Internet:
SISTEMA
NERVIOSO
El
sistema nervioso se divide en central (SNC) y vegetativo (SNV).
La
característica esencial del SNC es su capacidad ilimitada para la
comunicación interneuronal. Se ejecuta mediante la transmisión
química y se basa en la interacción de moléculas. Debe ser
liberada como resultado de la actividad de la neurona y tiene que
influir sobre la neurona postsináptica a través de receptores
específicos.
Una característica fundamental del SNC es su capacidad de organizarse de forma integrada. La neurona es una célula capaz de recibir de forma simultánea un número incontrolable de señales externas, traducirlas e incorporarlas y finalmente emitir su propia interpretación.
El
SN junto con el endocrino van a ser los encargados de forma
automática de mantener una funciones corporales imprescindibles para
la vida. La diferencia es que el SNC realiza funciones conscientes y
el SNV inconscientes.
DEPRESORES
DEL SNC
La depresión del SNC es utilizada para la obtención de una anestesia general, estando apropiado para la ejecución de un acto quirúrgico.
Una “anestesia general” ideal debe cumplir con la triada de Grey; o sea, debe producir: 1) relajamiento muscular, 2) analgesia, y 3) hipnosis.
La depresión del SNC es utilizada para la obtención de una anestesia general, estando apropiado para la ejecución de un acto quirúrgico.
Una “anestesia general” ideal debe cumplir con la triada de Grey; o sea, debe producir: 1) relajamiento muscular, 2) analgesia, y 3) hipnosis.
….............................ANALGESICOS
A.-CONOCIMIENTO BASICO DE ANALGÉSICOS OPIÁCEOS(De uso Hospitalario)
Efecto:
Analgésico + Hipnótico (= Narcótico).
Es
un grupo heterogéneo que tienen características comunes, producen
analgesia, inducen adicción y tolerancia en tratamientos crónicos.
También
se ve que existe una afinidad por el receptor opiáceo y se dividen
en 2 grupos, los que proceden directamente del opio y los sintéticos
como la metadona, mepedidina y pentazocina.
Mecanismo
de acción:
Todos
los opiáceos producen en el SNC analgesia y sedación (narcosis). Se
presenta mas a menudo en mujeres que en hombres y sobre todo en niños
pequeños. Capaz de inducir depresión respiratoria muy rápida,
sobre todo los agonistas puros. Deprimen el centro de la tos y pueden
usarse como antitusígenos. Producen miosis porque actúan sobre el
nervio óptico, a veces hipotermia.
En
el ámbito periférico, efectos directos lo que provoca un aumento
del tono de la fibra lisa, descenso de la motilidad intestinal e
indirectamente (por liberación de histamina) vasoditalación,
broncoconstricción, HTA y taquicardia.
Existen
unos antagonistas de los receptores opiáceos: naloxona y naltrexona,
que bloquean dichos receptores. Si el receptor se encuentra ya
ocupado por un opiáceo, lo desplaza cesando la actividad opiácea.
Vías
de administración o farmacocinética
Dependiendo
del grupo al que pertenecen, se comportarán de una u otra forma. Los
derivados de la morfina se absorben bien por vía oral y se degradan
en el hígado.
La
mepedidina y fentanilo poseen una baja biodisponibilidad vía oral.
Todos
atraviesan barreras celulares y sus metabolitos se eliminan por
orina.
Efectos
secundarios: Dependen de su forma de administración; bien aguda
u ocasional, o crónica o continuada. A dosis terapéuticas y
aplicadas de forma aguda provoca estreñimiento. De forma crónica
estreñimiento, adicción y tolerancia.
La
muerte por opiáceos siempre se provoca por una parálisis
respiratoria y sobredosificación. Si se administra intravenosa e
incluso a dosis terapéuticas, algunos tienen parada respiratoria.
Las
vías de administración más usadas son la vía oral y la
endovenosa. Solo en último caso la vía intraraquídea.
El
fentanilo es un analgésico con una potencia 1000 veces mayor que la
morfina. Se suele utilizar en anestesia con respiración
asistida. Los derivados opiáceos no deben usarse nunca en pacientes
<5 años (convulsiones) ni en ancianos (estreñimiento y parada
respiratoria).
Como
uso terapéutico se usan en dolor como analgésico, antidiarréico
(loperamida) antitusígeno (codeína) antidisnéicos (edema agudo de
pulmón).
Antagonistas
de los opiáceos: naloxona. Impide los efectos de los derivados
mórficos desplazándolos del receptor opiáceo. Hoy día casi
exclusivamente se usa la naloxona. Prácticamente carece de efectos
farmacológicos por sí misma pero revierte la depresión
respiratoria que inducen los opiáceos. Se suele usar por vía
endovenosa. Nunca se debe administrar un antagonista de opiáceo a
un toxicómano a no ser que exista paro respiratorio.
El
tratamiento del síndrome de abstinencia es para lo que se usan los
antagonistas de los opiáceos. Siempre hacerlo en centros
especializados y progresivamente se les retirarán los opiáceos y
algunos sedantes.
B.-ANALGÉSICOS
ANTITÉRMICOS Y AINE’s( de Uso General)
Existen
varios grupos:
- Salicicatos
- Paracetamol
- Nazdonas
- Pirazolonas (fenilbutazona e indometazina)
- Indoles
- Fenilacetinos
- Oxicames
El
grupo de analgésicos antitérmicos es muy amplio. Sus estructuras
químicas difieren pero tienen propiedades comunes. Analgésicos,
antitérmicos y antiinflamatorios.
Se
aplican en :
a.-
3 tipos de dolores:
- Superficial (piel)
- Intermedio (músculos y huesos)
- Profundo (vísceras)
b.-Según
la duración del dolor:
- Agudo: función protectora y de alerta esencial.
- Crónico: duración prolongada y puede interferir en la actividad normal del sujeto y acompañado de depresión, ansiedad e insomnio.
c.-Según
la intensidad del dolor
- Leve
- Moderado
- Grave
Mecanismo
de acción
Se
cree debido a una inhibición de la síntesis de prostaglandinas. Son
antitérmicos porque producen vasodilatación periférica con aumento
de sudoración.
A.-Salicicatos
1.-Compuestos
por AAS (Aspirina)fundamentalmente. Salicicato de sodio,
acetil salicicato de lisina.
2.-Tienen
además poder antiinflamatorio y antitérmico y una propiedad
importante, que son uricosúricos, aumentan el consumo de glucosa y
estimulan el centro respiratorio.
3.-El
AAS(Aspirina) es un potente agregante antiplaquetario.
4.-Farmacocinética
Se absorben bien por vía oral, se unen fuertemente a las proteinas
y sufren hidrólisis previa. Degradación hepática y se elimina una
parte transformada y otra sin transformar siempre por orina.
5.-Efectos
secundarios:
los gastrointestinales son los más acusados. Empiezan con ardor y
dolor de estómago. Microrragias digestivas. Para evitarlo existen
soluciones en forma de tampón.
También
alergia, desde urticaria hasta broncoespasmos.
Puede
haber sobredosificación apareciendo el salicilismo (cefalea,
vértigos, ruidos de oído, somnolencia y trastornos del equilibrio
ácido- base). Aparece con mayor frecuencia en niños y cuando se usa
en tratamientos prolongados se aconseja una monitorización de los
niveles en sangre.
6.-El
uso terapéutico de los salicicatos en procesos traumáticos y
reumáticos, como profilácticos de agregación plaquetaria y en el
uso de pomadas y cremas que actúan como queratolíticos, además de
antitérmicos, antiinflamatorios y analgésicos.
7.-La
administración está contraindicada en gastritis, ulcus y hernia de
hiato y con un cuadro muy acusado de alergia.
8.-Si
se usa de forma continuada puede aparecer el “síndrome de Reyen”
(sobre todo en < 10 años) que es una hepato- encefalopatía.
B.-Paracetamol
Analgésico
y antitérmico.Tiene tolerancia a nivel gastroduodenal. Sirve de
opción para los que no pueden tomar salicicatos. Según la dosis
pueden aparecer problemas (hepatopatía)
C.-Derivados
fenil- propiónicos
Ibuprofen
y ketoprofen: Son el grupo que más se usan porque tienen buena
tolerancia gastrointestinal. Proporcionan analgesia, antiinflamatorio
y antitérmica y la lesión sobre la mucosa gastrointestinal es
variada.
Se
usa como analgésico y antiinflamatorio en cuadros dolorosos con
inflamación aguda.
Los
derivados fenil- acéticos (diclofenaco) que se usa por su potente
acción analgésica en dolores osteomusculares y viscerales.
D.-Piroxicam
y tenoxicam: Analgésicos antiinflamatorios. Se distinguen por
tener una larga vida media (1 dosis/día). Sufren el ciclo
enterohepático. Sus efectos secundarios son cefaleas, vértigo y
dermatitis.
…................................
ANSIOLÍTICOS Y SEDANTES
Se
define la ansiedad como la más vivencia de un sentimiento de
amenaza, puede ser emoción normal a un trastorno psiquiátrico
dependiendo de su intensidad y repercusión sobre la actividad de la
persona.
Coexisten
varios factores:
- Temor o angustia.
- Irritabilidad
- Palpitaciones, sudoración y cefalea.
Son
los ansiolíticos los que alivian o suprimen la ansiedad sin producir
la sedación o el sueño. El ideal son las benzodiazepinas, ya que a
dosis altas, producen sedación y sueño.
Las
benzodiazepinas son capaces de provocar una modificación de la
reacción afectiva de las personas provocando una indiferencia frente
a impresiones que pudieran dar miedo.
Se
clasifican:
- Por su efecto sedante
- Por si son agonistas parciales
- Por si provocan bloqueo vegetativo
- Por su efecto sedante:
- Benzodiazepinas
- Barbitúricos
- Provocar bloqueo vegetativo.
- Antihistamínicos
- Neurolépticos
- Bloqueantes - adrenérgicos
BENZODIAZEPINAS
Acciones
farmacológicas
- Ansiolítica: En sanos y a dosis terapéuticas, no alteran la realización de ejercicios físicos o mentales. A dosis mayores producen sopor, sueño, ataxia y debilidad muscular. Alivian la taquicardia y el sudor
- Miorrelajante: Relaja la musculatura esquelética. Se ejerce sobre el SNC en 4 niveles: médula espinal, formación reticular, ganglios basales y cerebelo
- Anticonvulsivantes y antiepilépticos: Algunos son eficaces.
- Hipnóticos.
- A dosis terapéuticas no afecta al aparato circulatorio en sanos. En pacientes cardiacos provoca hipotensión y bajo del gasto cardiaco. Si usamos dosis más altas, depresión ligera del aparato respiratorio y apnea.
Farmacocinética
Todos
se absorben bien vía oral. Desarrollan su efecto por los receptores
benzodiacepínicos. La elección del fármaco depende exclusivamente
de su velocidad de inicio, intensidad y duración del efecto.
Permanece cada una un tiempo distinto. Sufren eliminación por
biotransformación (algunos se inactivan).
También
existen metabolitos activos incluso más que las propias
benzodiazepinas. Atraviesan barrera hematoencefálica.
Durante
la administración periódica se desarrolla una pequeña dependencia,
se unen a proteínas plasmáticas y si administramos un antagonista
provocamos síntomas de deshidratación.
Los
más importantes son:
- Triazolan
- Oxacepam
- Temicepam
- Bromacepam
- Nitracepam
- Cloracepam
- Diacepam
- Flunitracepam
- Midazolam
Interaciones
y efectos secundarios:
Producen
sedación, somnolencia y ataxia. Alteran la capacidad de conducir y
producen amnesia. También conducta agresiva y hostil. Si
administramos un preparado de acción corta, aparece efecto de
rebote. Si administramos una inyección IV rápida, se provoca
hipotensión y depresión respiratoria.
Cuidado
si se asocia a alcohol, anestésicos y opiáceos. En las
intoxicaciones agudas se usa un antagonista que es el flumacemilo.
Puede interactuar con otros psicofármacos. La cimetidina y el
alcohol inhibe el metabolismo oxidativo. La fenitoina y el
fenobarbital, inducen al metabolismo del diacepam. Se puede producir
tolerancia a efectos sedantes y anticonvulsivantes cuando se dan
dosis altas durante un tiempo prolongado, puede además verse una
tolerancia cruzada con alcohol y otros sedantes. Dependencia
psicológica y física y síndrome de abstinencia. Intractúan con
anticonceptivos orales.
Indicaciones
1.-Como
ansiolítico: Los de acción corta o media son los que
menor peligro tienen en cuanto a sedación y acumulación en el
organismo. Los de acción prolongada basta con 1dosis/día. Todas
tienen la misma eficacia. Las fobias no responden al tratamiento con
benzodiacepinas. En casos de crisis de pánico sí se puede
utilizar.
2.-Como
hipnónicos.
3.-Como
anticonvulsivantes: se usa mucho el
diazepam porque tiene una alta liposolubilidad que alcanza
rápidamente la concentración adecuada. También en preeclampsias.
4.-Espasmos
musculares
5.-Medicación
preanestesia e inducción preanestésica.
6.-Alcoholismo
agudo para la abstinencia.
-------------------------------FÁRMACOS
HIPNÓTICOS
El
sueño se caracteriza por ser un estado fácilmente reversible a la
consciencia, actividad motora y capacidad de respuesta al medio
ambiente.
Aquellos
que tienen alteración del sueño sufren insomnio que es un síntoma
más de algunos procesos orgánicos y psíquicos que es necesario
buscar para realizar el tratamiento adecuado.
Se
caracteriza por la existencia de trastornos nocturnos que incluye una
latencia prolongada para el comienzo del sueño, baja su duración y
aparecen numerosos despertares.
Disomnias:
trastornos intrínsecos del sueño
Parasomnias:
sonambulismo y temores nocturnos.
Trastornos
del sueño asociado a enfermedades psiquiátricas: esquizofrenia.
Afecciones
neurológicas: en la demencia.
Como
terapia para todo ello usamos los hipnóticos que pueden ser
barbitúricos y no barbitúricos.
Propiedades
farmacocinéticas de los hinóticos
Todos
atraviesan barrera hemato encefálica. Cuanto más rápido sea el
proceso, más rápido aparece el efecto.
Tener
en cuenta con las benzodiacepinas. En función de su absorción nos
encontramos con benzodiacepinas hipnóticas o ansiolíticas. A dosis
bajas tienen acción ansiolítica y viceversa.
Distribución
y eliminación: ampliamente por los tejidos y tiene eliminación
renal aunque alguna sufre metabolismo hepático.
INTERACCIONES
DE LOS HIPNÓTICOS.
Cuidado
con el alcohol, la cimetidina, levodopa y isoniacida.
Para
valorar la eficacia hay determinados criterios.
La
falta de descanso nocturno impide desarrollar una actividad diurna
normal.Un hipnótico ideal mejora el sueño por la noche y aumenta el
estado de alerta diurno. No basta con que duerma, al despertarse debe
sentirse descansado. Muchos hipnónicos consiguen el sueño por la
noche pero reducen el estado de alerta diurno. Tener en cuenta a los
hipnóticos de acción ultracorta. Los efectos secundarios son resaca
o sedación y efecto rebote cuando se suprime bruscamente y
dependencia. Contraindicado en apnea, primer trimestre de embarazo y
niños pequeños.
Tipos
de insomnio:
- Crónico: descartar depresión. Restringir café, alcohol. Psicoterapia. Administración hipnóticos de lenta eliminación. A veces se acompaña de antidepresivos sedantes durante 1 mes. Diacepam y cloracepato.
- Transitorio: debido a viajes, trabajo... se usan ansiolíticos como el triazolam
HIPNÓTICOS
EN LOS ANCIANOS
Es
el grupo donde más se usan los hipnónicos. Con la edad se altera el
patrón del sueño y puede provocar depresión. Antes de usa
hipnóticos hay que probar con tratamientos no farmacológicos.
Si
hay que darlos, a dosis menores y usar los de acción intermedia
…........................................ANTIEPILÉPTICOS
Y ANTICONVULSIVOS.
La
epilepsia es una enfermedad crónica que tiene episodios críticos
recurrentes denominados crisis epilépticas. La hiperactividad
neuronal es variable, puede quedar circunscrito a un área o
propagarse.
En
cada crisis:
- Sintomatología clínica.
- Signos o patrones detectables en el EEG.
Los
síndromes epilépticos se caracterizan por tener un ramillete de
síntomas y signos que ocurren de forma conjunta aunque su etiología
y pronóstico no son comunes.
Clasificación
- Síndromes epilépticos según su localización:
- Focales
- Idiopáticos
- Sintomáticos.
- Síndromes epilépticos indeterminados.
- Síndromes epilépticos especiales.
Dependiendo
de cada uno tomaremos un fármaco u otro.
Crisis
epilépticas:
- Parciales:
- Simples
- Compuestas
- Generalizadas:
- Tónicas
- Clónicas
- Ausencias
- Mioclónicas
- Atónicas
- Espasmos infantiles.
Fármacos
- Fenitoina
- Carbamacepina
- Fenobarbital
- Valproato sódico
- Clonacepam
- Etosuximida.
FENITOINA
(DFH)
Capacidad
para limitar el desarrollo de la actividad convulsiva máxima, bajar
la proporción de descargas hacia nuevos focos.
A
concentraciones terapéuticas respetan la función normal de la
neurona, la protege de una excitación excesiva y evita que el foco
se pueda propagar; bloquea la entrada de calcio.
Tiene
una absorción lenta, el 90% se une a proteínas plasmáticas , se
elimina en el microsoma hepático y tiene una vida media variable.
Los
efectos secundarios son dependientes de la dosis, predecibles y
cuantificables: alteración de la coordinación, náuseas, atasia y
vómitos.
FENOBARBITAL
Barbitúrico
de acción prolongada. Actividad sedante, anestésica e hipnótica.
Su actividad se basa en que se acompaña de un grado tolerable de
sueño. Tiene su máxima eficacia en las crisis generales tónico-
clónicas y en las parciales simples. Ineficaz en las ausencias
incluso las agrava. Capaz de deprimir actividad de focos epilépticos
al tiempo que disminuye la propagación.
VALPROATO
SÓDICO.
Amplio
espectro, absorción oral rápida, buena biodisponibilidad. Se une a
proteínas plasmáticas y se elimina por metabolización (en forma
de metabolitos).
Los
efectos secundarios son molestias gastrointestinales y se evitan
ingiriéndose con la comida. A veces, temblor, somnolencia, confusión
e irritabilidad.
Es
hepatotóxico y produce alteraciones fetales.
Indicado
en crisis generalizadas como ausencias, mioclonias y crisis atónicas.
Profilaxis de convulsiones febriles.
CARBAMACEPINA.
Tiene
actividad antiepiléptica y analgésica.
Mejora
la alteración de la conducta y los cambios de humor. Puede aparecer
una cierta actividad antidepresiva y dar sensación de menor
cansancio.
FARMACOCINÉTICA:
absorción oral, lenta e irregular. Se elimina por metabolismo
hepático.
Es
poco tóxico, los efectos secundarios son algunas molestias como
náuseas, vómitos y mareos. Signos de bloqueos muscarínicos. No
alteran la capacidad de aprendizaje. Erupciones cutáneas, fiebre o
alteraciones hepáticas. Capacidad teratogénica baja.
Indicado
en epilepsia con crisis parciales complejas o simples. Útil en
crisis generalizadas tónico- clónicas y en la neuralgia del
trigemio.
BENZODIACEPINAS
Se
usan: Diazepam, Loracepam, Clonacepam, Clobazam y Nitracepam.
Todas
se usan para prevenir convulsiones.
Los
efectos secundarios son somnolencia, cansancio, incoordinación
muscular, hipotonía, atasia e hipersalivación,
Indicaciones:
- El clonazepam es de 2ª elección en mioclonias y atonias. Útil en ausencias.
- El clobazam es eficaz en crisis parciales generalizadas.
…...............................FÁRMACOS
ANTIDEPRESIVOS
ANTIDEPRESIVOS
Se
denominan fármacos antidepresivos aquellos que se usan para combatir
la depresión nerviosa.
Básicamente
la depresión consiste en una alteración del estado de ánimo que
prouce una pérdida de la autoestimación y un sentimiento de
desaliento. Los síntomas más típicos son la apatía o vacío
emocional.
Existen
2 tipos de depresión:
- Exógena: por ejemplo cuando se muere un familiar.
- Endógena: es la más problemática. No hay causa externa aparente por la que el paciente presente la sintomatología y casi siempre requiere tratamiento farmacológico.
Los
antidepresivos se clasifican en :
- Antidepresivos tricíclicos.
- Inhibidores de la MAO.
Normalmente
a la depresión se la considera una enfermedad mental. Los trastornos
depresivos serán muy diferentes y la depresión será unipolar o
bipolar según exista un solo síndrome depresivo o se alterne con
fases de manía. La manía representa el extremo opuesto de la
depresión
…......................................TEMA:
FARMACODEPENDENCIA
Son
sustancias que sin utilidad terapéutica se consumen y dan lugar a
tolerancia, dependencia y síndrome de abstinencia.
Se
entiende por tolerancia lo que ocurre cuando se
toma de forma habitual una sustancia y cada vez necesita má dosis
riesgo de que pueda alcanzar niveles tóxicos.
La
dependencia es la situación de un contacto
repetido con una droga y hay que consumir de forma compulsiva esa
sustancia. Tiene signos y síntomas orgánicos y psíquicos que hace
que el consumo sea cada vez mayor para el individuo.
El
síndrome de abstinencia es el conjunto de
signos y síntomas que se dan en un individuo tras la retirada brusca
de la droga. Es tan fuerte que el individuo tiene complicaciones
cardiorespiratorias importantes y puede morir porque es una crisis de
ansiedad que no ha sido controlada.
Además
de estas 3, el cosumo de droga tiene otros 2 factores importantes:
- Morbilidad: se va perdiendo la salud.
- Peligrosidad social.
ALCOHOL
ETÍLICO
Ataca
al SNC produciendo euforia, somnolencia, vasodilatación, irrita la
mucosa digestiva, hiperglucemia, hipertrigliceridemia y diuresis.
Los
consumidores crónicos tienen manifestaciones neurológicas que se
acentúan con cuadros de tipo psicótico. Además, gastritis,
pancreatitis, cirrosis hepática, demencia y HTA.
El
alcohol tiene 2 mecanismos sobre el SNC:
- Deprimir el SN a través del GABA (ácido gammaaminobutírico)
- Deprimir de igual forma que los anestésicos generales.
A
nivel de la fibra lisa, bloquea el calcio (acción relajante)
Farmacocinética
Se
absorve bien a nivel digestivo y se distribuye de forma muy rápida.
La
degradación es hepática, sufre oxidación y puede hacer que
consumiéndose de forma moderada durante 1 sola vez puede llegar a
provocar en determinadas personas un alcoholismo agudo o crónico.
Atraviesa
barrera placentaria y hematoencefálica.
Produce
una degeneración total del SN (delirium tremend)
Interacciones
Fármacos
que deprimen el SNC (tranquilizantes, hipnóticos y antidepresivos)
También
puede haber resistencia frente a barbitúricos, paracetamol y
antiepilépticos.
Tratamiento
Se
usa el disulficam que provoca que el alcóholico
rechaze el alcohol.
CANNABINOLES
Alcaloides
del cannabis. A nivel central produce sedación o excitación según
el estado del paciente. A altas dosis da lugar a paranoia,
alucinaciones y agitación. A bajas dosis sedación.
A
nivel periférico taquicardia e hipotensión ortostática.
Los
consumidores crónicos padecen del "sindrome amotivacional"
y es falta de interés hacia todo, abandono personal e incapacidad
intelectual.
PSICOESTIMULANTES
- Cocaína.
- Crac
- Anfetamina
La
intensidad depende de la dosis empleada.
Casi
siempre la muerte de estos pacientes sobreviene por paro cardiaco
difícil de revertir porque existe una crisis simpática.
ALUCINÓGENOS
Aunque
todos los anteriores pueden tener efectos alucinógenos además de
cambios de personalidad, los alucinógenos típicos son:
- LSD
- Mescalina.
Bloquean
la serotonina en el SNC a nivel de los receptores interumpiendo la
transmisión nerviosa y alterándola. Da lugar a cuadros
alucinatorios y se empieza con alucinaciones visuales y auditivas.

No hay comentarios.:
Publicar un comentario